令和8年5月20日(水)診療について
令和8年5月20日(水)診療について
2026.4.20 お知らせ
診療予約専用

お問い合わせ

月~土 午前 9:00~12:00/月・木 午後
14:00~17:30
手術日 火・金の午後 / 休診日 日曜・祝日
閉じる
緑内障は、目からの情報を脳に伝える視神経線維に障害が起こり、視野(見える範囲)が狭くなる病気です。治療が遅れると失明に至ることもあります。緑内障のタイプにより異なりますが、最も多いタイプの緑内障では、少しずつ見える範囲が狭くなっていきます。その進行は非常にゆっくりで、両方の目の症状が同様に進行することは稀なので、病気がかなり進行するまで気がつかない患者さんがほとんどです。緑内障は中高年の方に起こる代表的な病気のひとつです。症状がない場合でも、定期的に眼科検診を受けることをお勧めします。
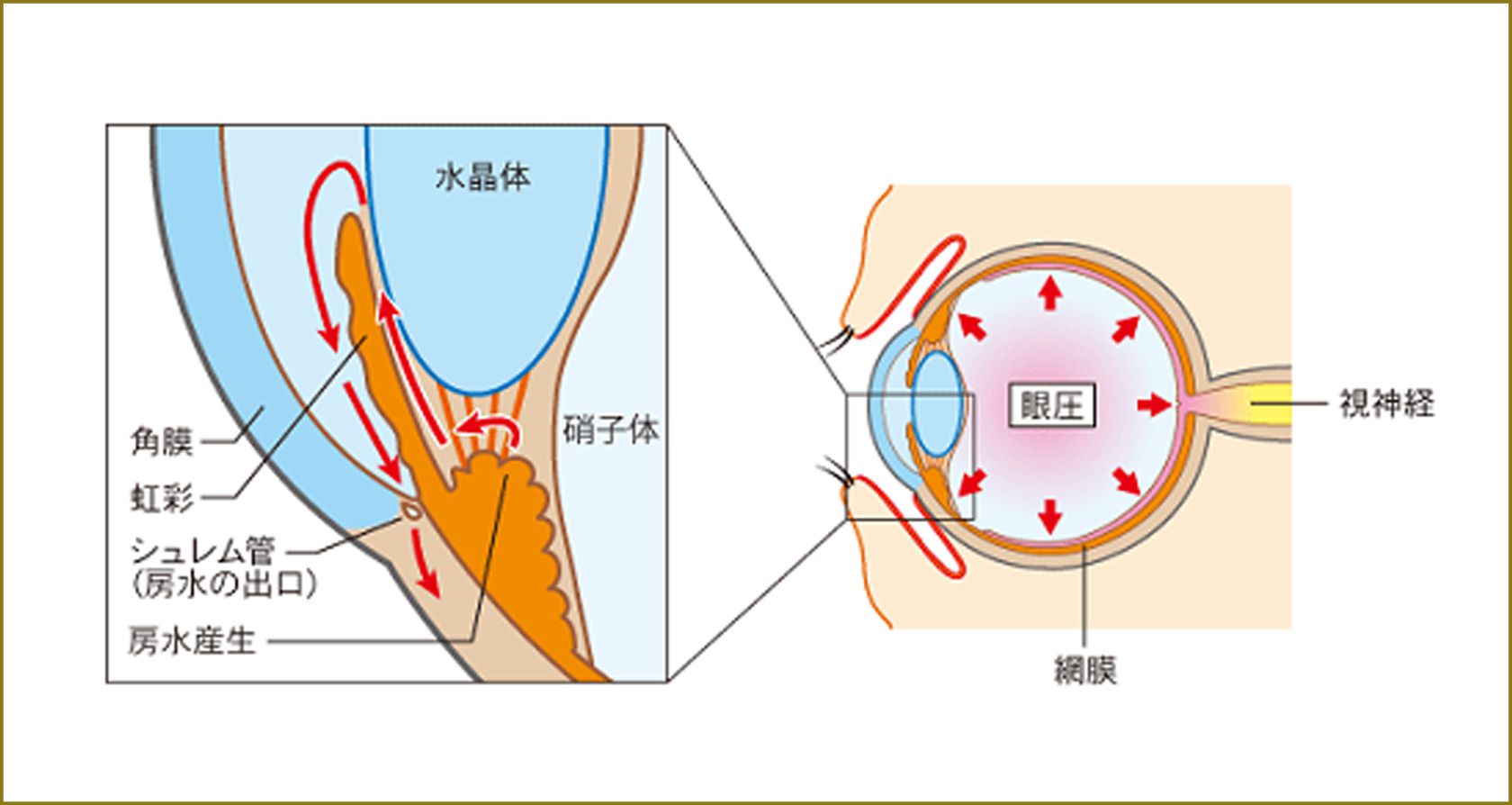
緑内障による視神経の障害は、眼の中の内圧である眼圧が、その人の視神経線維が耐えられる眼圧より上昇することによって引き起こされます。視神経線維に障害を引き起こす眼圧は、個々人で異なります。いわゆる正常値(たくさんの人の眼圧を測定した平均的な値:10~20mmHg)に眼圧が保たれていても、人によっては視神経線維の障害が発生・進行します。眼圧は血圧と同様、個人差・日内変動があります。
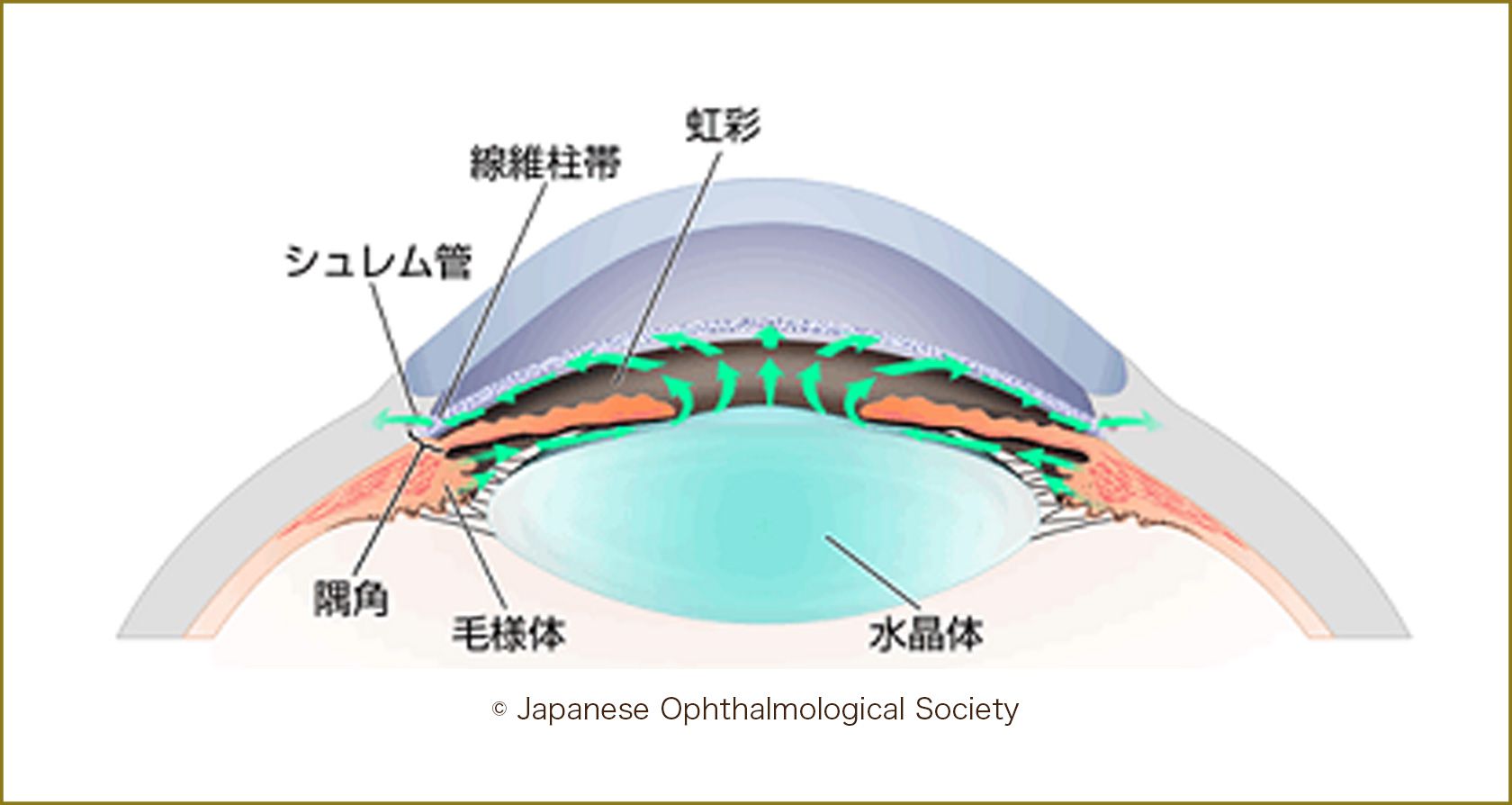
眼圧は眼の中の水(房水)の量によって決まります。房水は、水晶体の周囲にある毛様体から作られ、水晶体と虹彩の間を通り抜け、前房に出ていきます。房水は、虹彩の根元にある線維柱帯、シュレム管を通って眼の外に出ていきます。作られた房水と排出される房水のバランスが一定に保たれることで、眼の中はちょうど良い圧力(眼圧)に保たれます。房水は常に定められた量が産生されるため、なんらかの原因で流れが悪くなり、排出量が低下すると、眼内の房水量のバランスが崩れるため、眼圧が本来よりも高くなります。眼圧が高い状態が続くと、目の奥にある視神経の入口にあたる視神経乳頭が圧迫されるため、視神経線維が傷つけられていきます。
眼圧が上昇する原因によって主に原発緑内障、発達緑内障、続発緑内障に分けられ、原発緑内障や続発緑内障はさらに開放隅角、閉塞隅角に分けられます。原発開放隅角緑内障は正常眼圧緑内障といわゆる開放隅角緑内障に分けられます。
加齢性の変化により徐々に房水の排出口である線維柱帯が目詰まりをおこすと、正常より排出量が少なくなるため、徐々に眼圧が高くなります。緑内障発症に関わる遺伝子が解明されつつあり、家族に緑内障の人がいれば検査を受けておくことをお勧めします。ゆっくりと視神経乳頭を圧迫していくため自覚症状がありません。
わが国の40歳以上を対象に住民検診を行った研究では、約3.5%の人が緑内障と診断されました。なかでも、眼圧は正常範囲であるにもかかわらず視神経乳頭が圧迫され、視神経が傷つく正常眼圧緑内障が日本人に最も多いタイプの緑内障で、緑内障の約7割が正常眼圧緑内障であることが明らかとなりました。
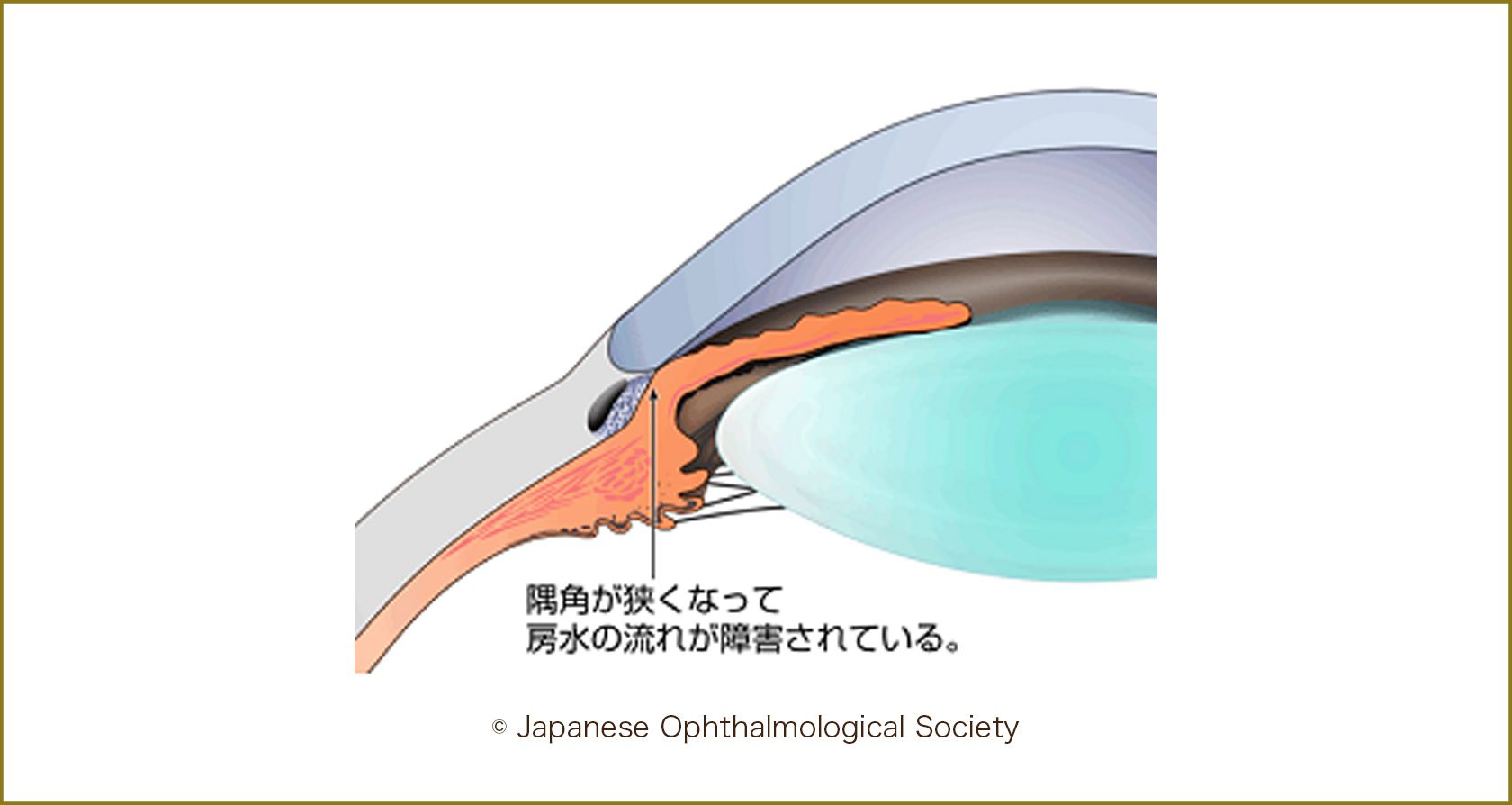
閉塞隅角緑内障では、水晶体と虹彩の間(後房)の房水の流れが悪くなり圧力が上昇します。慢性型と急性型があります
原発閉塞隅角眼では加齢によって生じる水晶体の厚みの増加により、虹彩の根元が前方に圧迫され、線維柱帯が虹彩根部で塞がれやすい状況となります。眼圧が上昇しておらず、視機能に異常がなければ閉塞隅角眼、既に眼圧が上昇し視機能に異常を認めれば慢性閉塞緑内障となります。
線維柱帯が完全に塞がれると房水の行き場がなくなり眼圧が急激に高くなる、急性緑内障発作を発症します(急性閉塞緑内障発作)。中年すぎの女性に多く(男性35%、女性65%)、遠視の人、環境の変化、情動、また瞳を広げる薬(散瞳剤)などの影響を受けることもあります。急激に眼圧が高くなるため、「急激な視力低下」「眼痛」「充血」「頭痛」「嘔吐」などの自覚症状があらわれます。「激しい頭痛・嘔吐」のため、内科や脳外科を受診することもあります。眼圧が高い間に視神経が激しく傷むため、早急に治療(手術)を受けないと「失明」する危険性があります。
生まれつき眼内の水の流れ路が未発達であることから起こる緑内障です。生後間もないころから高眼圧が生じると、眼球が非常に大きくなり、特に黒目(角膜)が大きくなり、牛眼と呼ばれます。まぶしさや角膜の濁りなどの症状が伴ってきます。
外傷、角膜の病気、網膜剥離、目の炎症など、他の目の疾患による眼圧上昇や、ステロイドホルモン剤などの薬剤による眼圧上昇によっておこる緑内障です。
一度障害を受けた視神経は元には戻らないため、緑内障を完治させることはできません。したがって、緑内障の治療は、視神経がダメージを受けてこれ以上視野が狭くならないように、眼圧を下げることが基本となります。
40歳を超えたら、年に1回は人間ドックや健康診断を受けましょう。一度失った視野は元には戻らないため、自覚症状の出る前に発見することが重要です。
緑内障は、眼圧検査、眼底検査、視野検査等で診断されます。定期検診などでいずれかの検査に異常があった場合、必ずもう一度眼科医の診察を受けるようにしましょう。
直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。緑内障治療経過を確認するための重要な検査です。
直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。緑内障治療経過を確認するための重要な検査です。
視野の欠損(見えない範囲)の存在の有無や大きさから緑内障の進行具合を判定します。
黄斑部や視神経乳頭付近の神経線維層の厚みを計測することができます。視野検査よりも早期に視神経線維の障害を評価することができます。
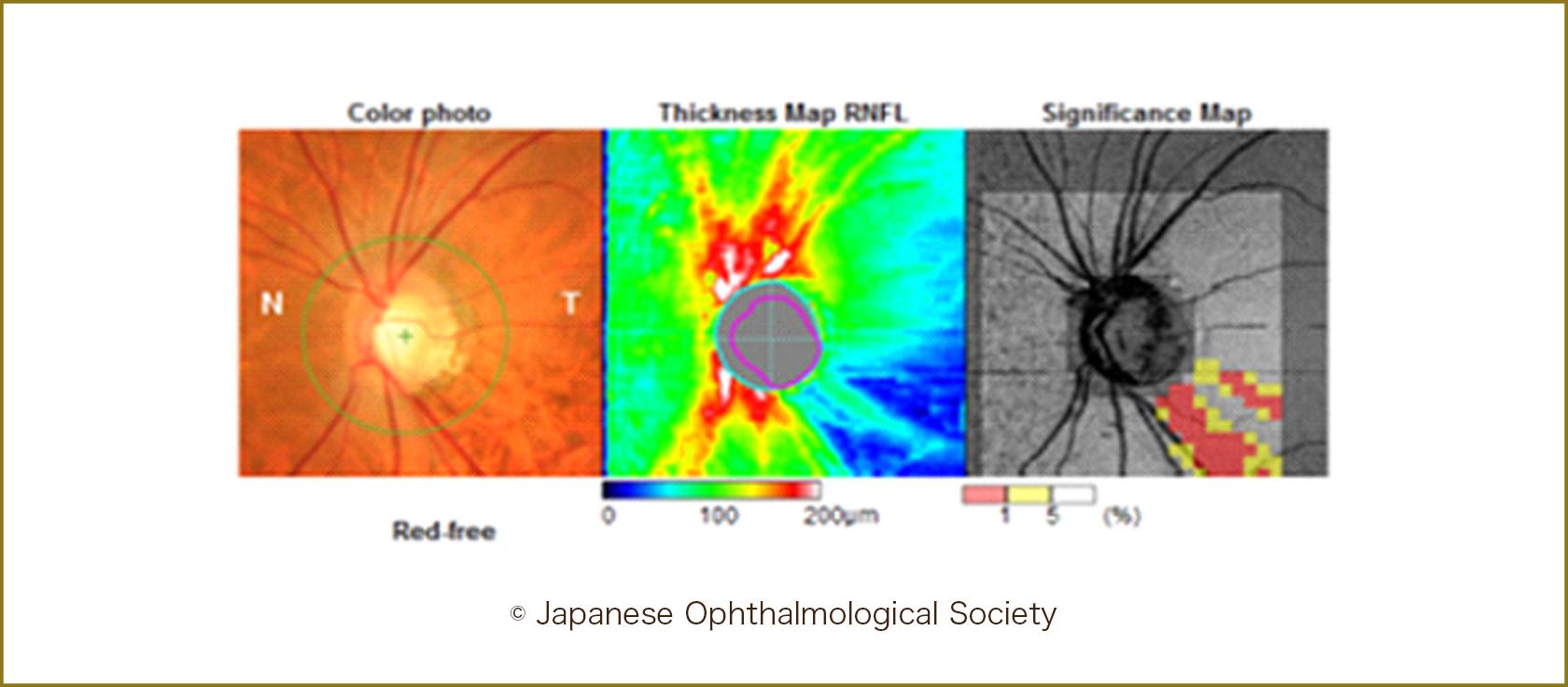
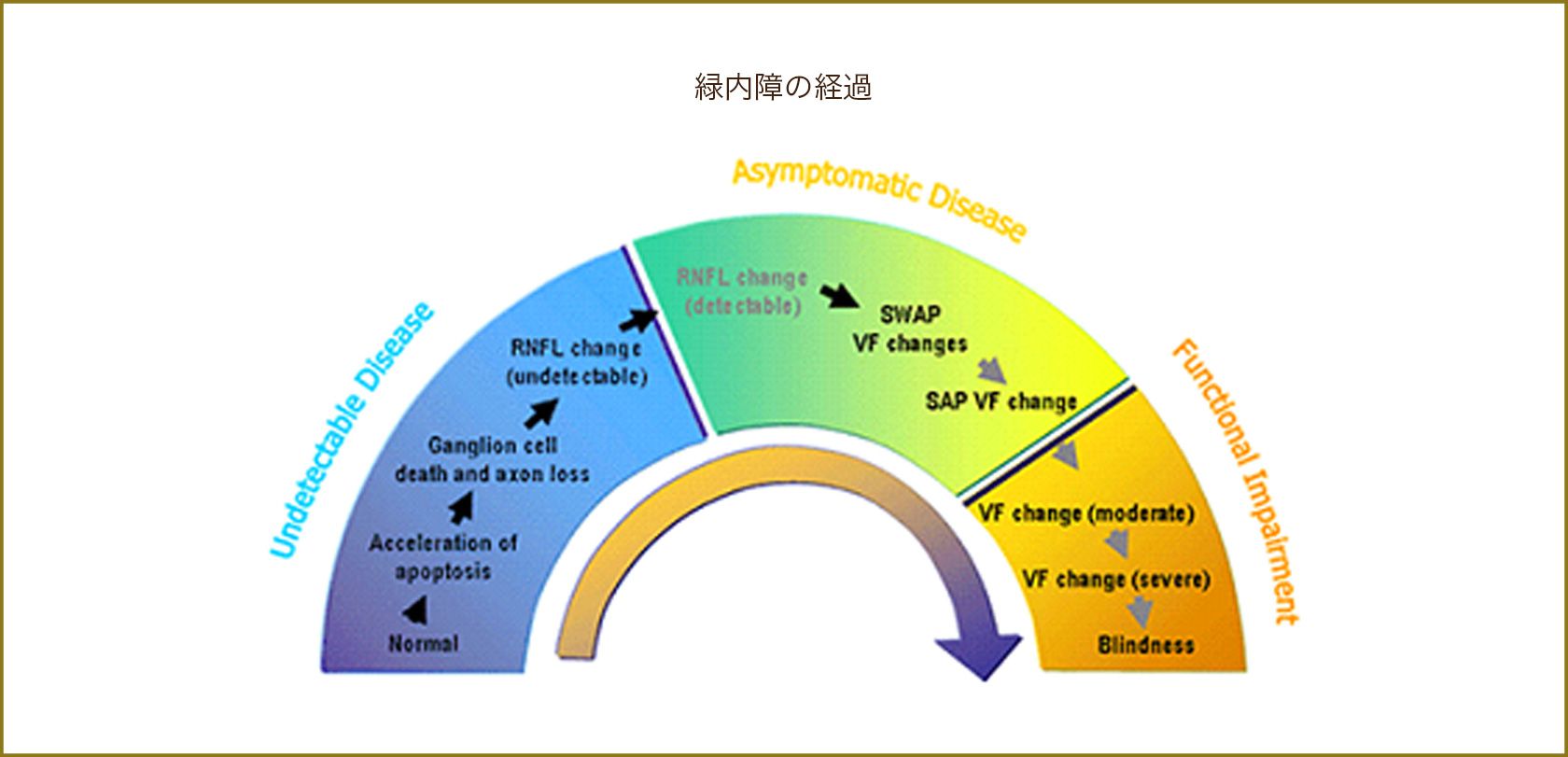
現在の緑内障の診断基準では、「視神経乳頭の形」という形態学的な変化と、「視野の異常」という機能的な変化がそろっていることが必要です。視神経乳頭の形態は個人差が大きく、この形態だけでの診断では、正常者も緑内障と誤診されてしまいます。ところが、現在の視野検査で検出可能な視野異常は、緑内障のごく初期の状態ではなく、網膜の神経細胞が約6割以上障害されて初めて現れる所見であるということがわかっています(図5)。視野に異常が出るということは、緑内障の病期でいえば既に中期に入っています。最近の光干渉断層計検査では、黄斑部や視神経乳頭付近の神経線維層の厚みを計測することができます。視野検査よりも早期に視神経線維の障害を評価することができるようになったのです。眼底写真などで肉眼的に判断していた形態的異常を、さらに早期に判断できるようになりました。緑内障という病気の診断には視野の異常が必要なので、形態学的に異常なだけの状態をpre-perimetory glaucoma(プレペリメトリーグラウコーマ)」と呼んでいます。