加齢黄斑変性
加齢黄斑変性は、年をとれば誰にでも起こる可能性のある病気で、近年、増加傾向にあります。
黄斑は網膜の中央にある、ものを見るために一番重要な部分です。ものの形、大きさ、色、立体性、距離などの視覚情報の大半を識別しています。黄斑に異常が発生すると、視力低下や、物が歪んで見えたりします。日本では視覚障害手帳の交付を受けた原因疾患の第4位で、高齢者の失明原因のひとつです。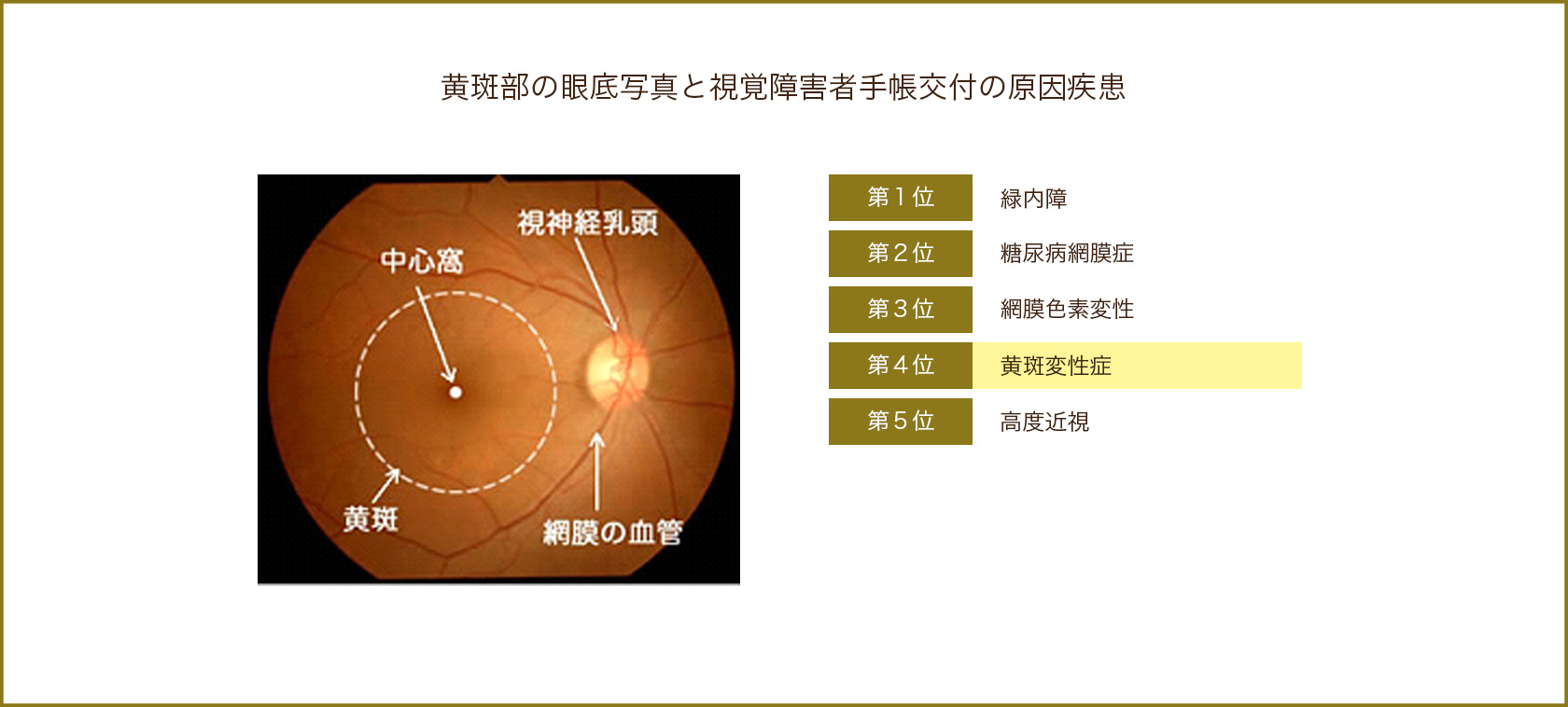
加齢黄斑変性の種類
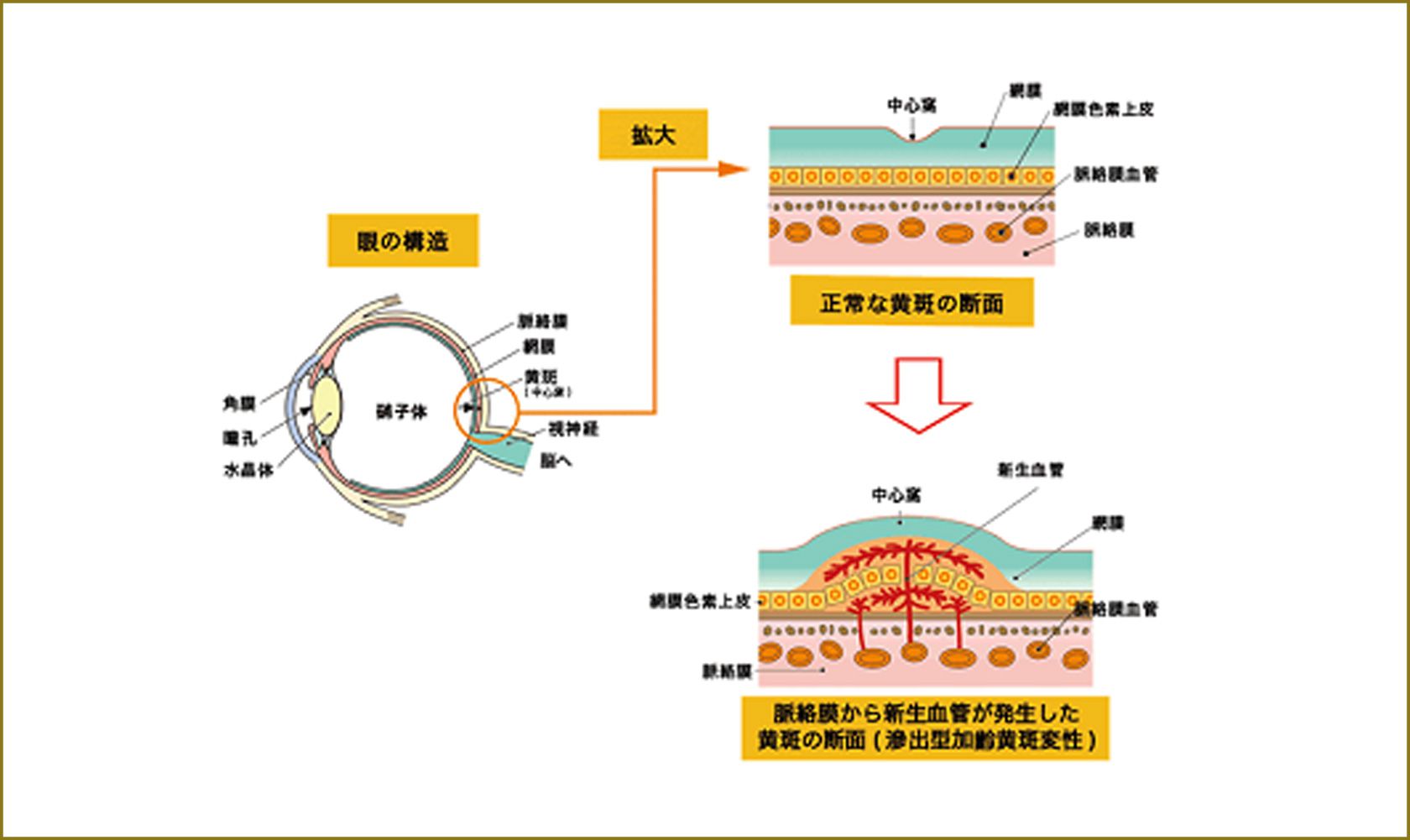
脈絡膜から発生する新生血管(脈絡膜新生血管)の有無で「滲出型」と「萎縮型」に分類されます。滲出型加齢黄斑変性と萎縮型加齢黄斑変性には、下記の表のような違いがあります。日本人に多いのは滲出型です。

どのような人がなりやすいか?
加齢黄斑変性の発症のリスクを高めることとして、喫煙・肥満・日光を浴びるなどが報告されています。特に有名なのは喫煙で、喫煙による酸化ストレスが眼に蓄積すると、加齢黄斑変性の背景にある炎症を引き起こすといわれています。ですから、加齢黄斑変性の発症予防や、発症してしまった方が進行を遅らせるためには、禁煙が非常に重要です。

症状
加齢黄斑変性になると、「ゆがんで見える」「中心が暗く見える」「ぼやけて見える」「不鮮明になる」などの症状が現れ、見たいところが見えない、読みたい文字が読めないなど、日常生活に支障をきたします。また、その症状は進行していきます。症状が片方の眼から現れることが多いため気づきにくく、また気づいても年齢のせいにしてそのままにしていることも少なくありません。

加齢黄斑変性はなぜ起こるか
加齢黄斑変性が生じる原因や進行過程について、完全に解明されているわけではありませんが、現在のところ次のように考えられています。
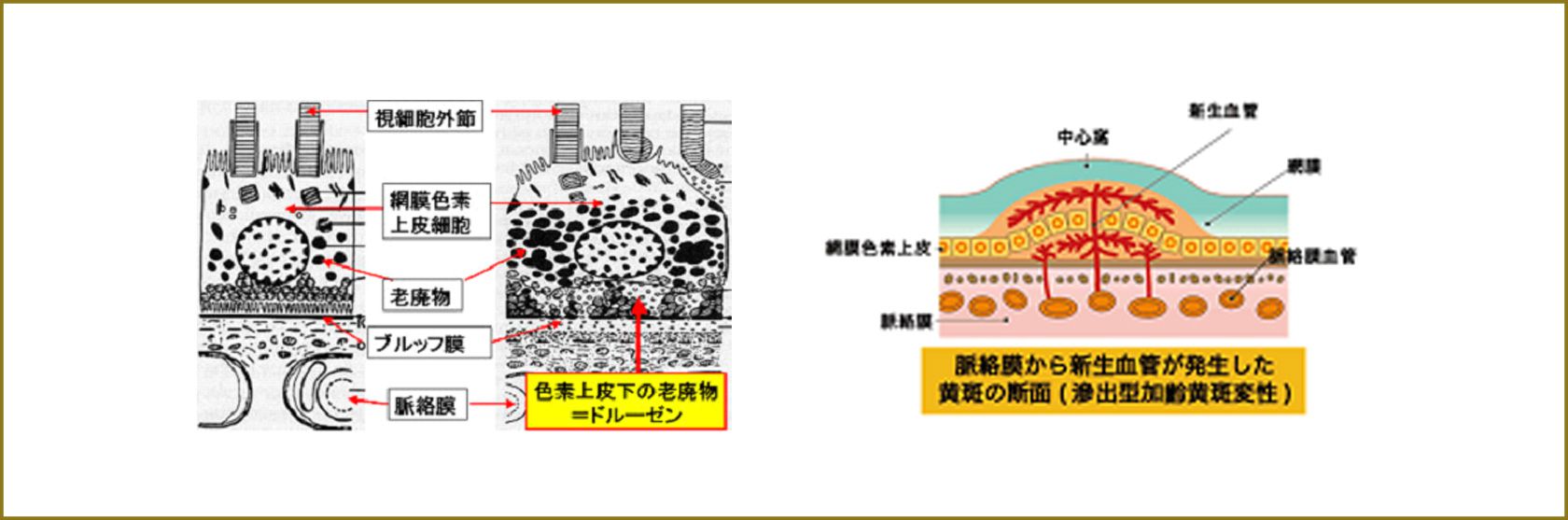
視細胞の新陳代謝で生じる老廃物は、網膜色素上皮細胞で消化されます。しかし、加齢により網膜色素上皮の働きが低下すると、未消化の老廃物がブルッフ膜にたまり、ドルーゼンと呼ばれる沈着物となります。老廃物は慢性の弱い炎症を持続させ、網膜色素上皮細胞の変性・脱落を誘発します。これが進むと萎縮型加齢黄斑変性となるわけです。一方、弱い炎症反応が持続すると、いろいろな種類の細胞がサイトカインと呼ばれる化学物質を産生・放出します。サイトカインの中には、血管の発生を促す作用を有するものもあり、その結果、脈絡膜から新生血管が発生します。脈絡膜新生血管は、ブルッフ膜の下にあるうちはあまり増殖しませんが、一度ブルッフ膜を突き破って網膜色素上皮の下まで侵入してくると、急に増殖し始め、出血や血液成分の滲出が激しくなり、黄斑機能の低下が生じ、永続的に重篤な視力障害となります。これが滲出型加齢黄斑変性です。
治療
現在のところ、萎縮型齢黄斑変性に対する有効な治療法はありません。脈絡膜新生血管を有する滲出型齢黄斑変性のみが治療の対象となっています。
滲出型齢黄斑変性に対しては、新生血管の活動性を抑える効果がある薬剤を眼内に注射する治療が世界中で広く行われています(抗VEGF療法、同項参照)。この治療の登場により、視機能の維持・向上が期待できるようになりました。しかし、加齢が病気の原因ですので、一度良くなってもまた悪くなることもしばしばです。定期的な検査や治療が長期にわたって必要です。
抗VEGF療法の他にも、光に反応する薬剤を体内に注射し、それが新生血管に到達したときに弱いレーザーを照射して新生血管を破壊する「光線力学的療法(PDT)」、新生血管をレーザーで焼く「光凝固法」などの新生血管を破壊することで黄斑へのダメージを食い止める治療もあります。
絡膜新生血管が中心窩に発生すると、高度の視機能障害が生じる可能性が危惧されます。ですから「中心窩に及んでいない脈絡膜新生血管を発見する」ことが重要です。それには早期発見しかありません。病気の発見が早ければ、脈絡膜新生血管は小さく、中心窩網膜の働きの低下を最小限に食い止めることができ、治療後の良好な視機能維持につながります。早期発見のために、変視症や視力低下を自覚したらすぐに眼科を受診してください。また、50歳を過ぎたら、眼底検査を受けられることをお勧めします。ドルーゼンのような脈絡膜新生血管の発生に関与する病変が見つかった場合は、定期的な眼底検査を行うことが、早期発見・早期治療につながります。大きなドルーゼンや沢山のドルーゼンを認めるような加齢黄斑変性の前段階の患者さんでは、サプリメントを服用することによって加齢黄斑変性への進行を抑えることができます(サプリメントの項参照)。
抗VEGF(Vascular Endothelial Growth Factor、血管内皮増殖因子)療法
血管内皮増殖因子(VEGF)は血管の発生(血管新生)や血管内の成分が周囲に漏れだす(血管透過性亢進)ことを促進させる働きを持ったサイトカインと呼ばれる蛋白質です。この働きを抑える作用のある薬剤が開発され、滲出型加齢黄斑変性の治療に効果を発揮しています。
眼をきれいに消毒した後、眼の中(硝子体)に抗VEGF薬を注射します。硝子体注射を定期的に、繰り返し行う治療法です。この治療により、滲出型加齢黄斑変性によって低下した視機能を改善させ、改善した視機能を維持することができるようになりました。ただし、視機能の低下後、早急に治療を開始しないと黄斑部網膜の障害が強くなり、機能回復が難しくなります。早期発見、早期治療が大切です。
光線力学的療法(PDT)
ビスダインという光感受性物質を点滴し、その後に非常に弱い出力の専用のレーザーを病変に照射する治療法です。治療を行う前に造影検査を行い、脈絡膜新生血管をはじめとする病変を確認して、病変の大きさに合わせてレーザーの照射範囲を決定します。治療後48時間は強い光に当たることを避ける必要があります。治療後48時間以内に強い光に当たると光過敏症などの合併症が起こることがあるので注意が必要です。光線力学的療法は必ずしも一度で終了するとは限りません。
サプリメント
米国で行われたAREDS(Age-Related Eye Disease Study)試験では、ビタミンCとE、βカロテン、亜鉛を組み合わせたサプリを毎日服用すると、加齢黄斑変性の発症を抑制できることが示されました。喫煙歴がある方がβカロテンを摂取すると、肺癌を発症するリスクが高まることとAREADS2の結果から、現在はビタミンCとE、キサントフィル類(ルテイン・ゼアキサンチン)、亜鉛を組み合わせたサプリの服用が推奨されています。
iPS細胞を用いた加齢黄斑変性治療
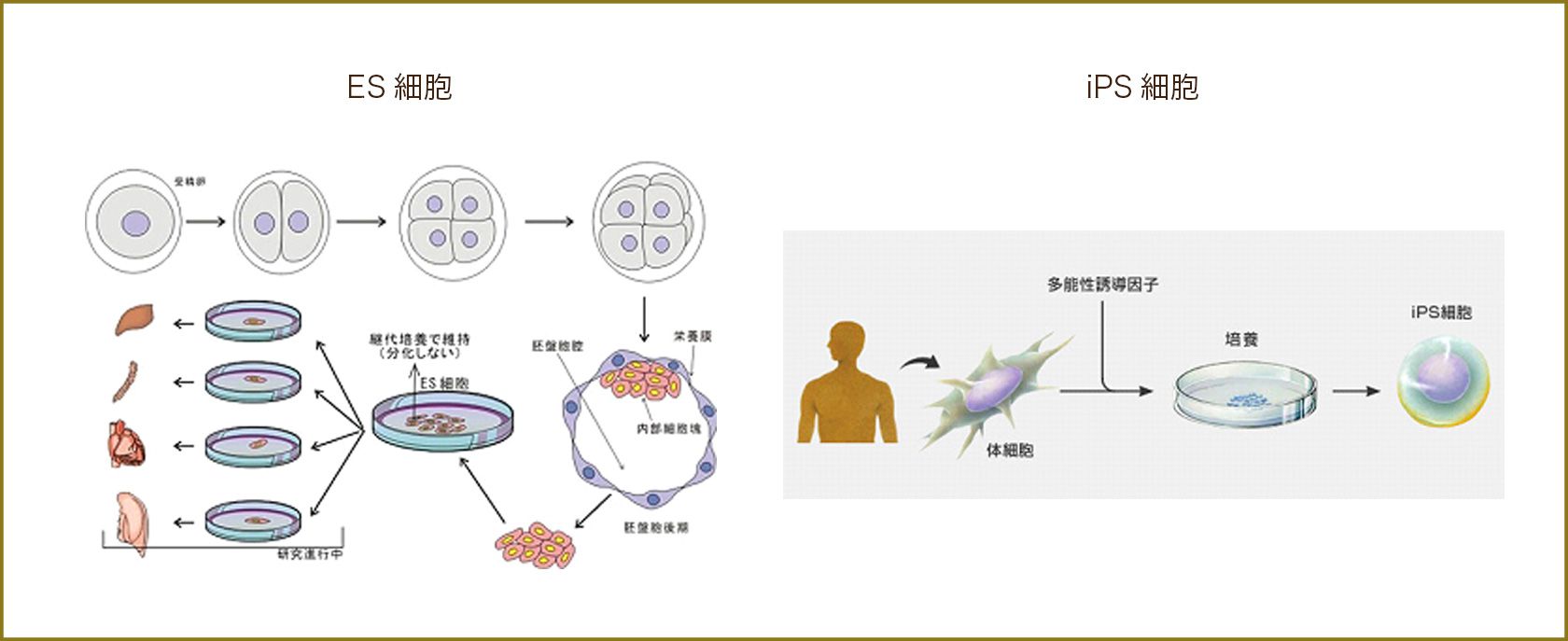
生命の始まりは、受精卵と呼ばれるたったひとつの細胞です。この1個の受精卵が2個に分かれ、4個に分かれるという具合に分裂、増殖を繰り返します。やがてある細胞のグループは心臓になり、あるものは眼球を形成するようになります。つまり、受精卵は身体のあらゆる種類の細胞に変身可能な能力を持っています。ところが成長後、ほとんど全ての細胞がこの変身能力を失います。この点が、受精卵と他の細胞との決定的な違いです。
研究者達は考えました。あらゆる細胞に分化する能力を持った細胞を使って、人工的に自分たちが望む細胞を作り出すことはできないだろうかと。まず最初に研究者達は、受精卵および胚細胞を使ってこの目的に挑みました。この目的で用いられる受精卵および胚細胞をES 細胞と呼んでいます。しかし、ES細胞は本来、ヒトとして生まれる可能性を秘めており、ES細胞の使用には倫理面などから社会的議論が欠かせません。また、ES細胞は患者さんにとっては他人の細胞です。他人の細胞が身体に入ると、それを取り除こうとする反応(拒絶反応)が起こります。これらの問題から研究者たちは新たな挑戦を始めました。既に分化しきった身体の細胞に人工的な操作を加え、あらゆる種類の細胞への分化が可能な細胞(iPS細胞)を作り出すことです。それを成し遂げたのが皆さんご存じのノーベル医学生理学賞を受賞された山中伸弥先生です。
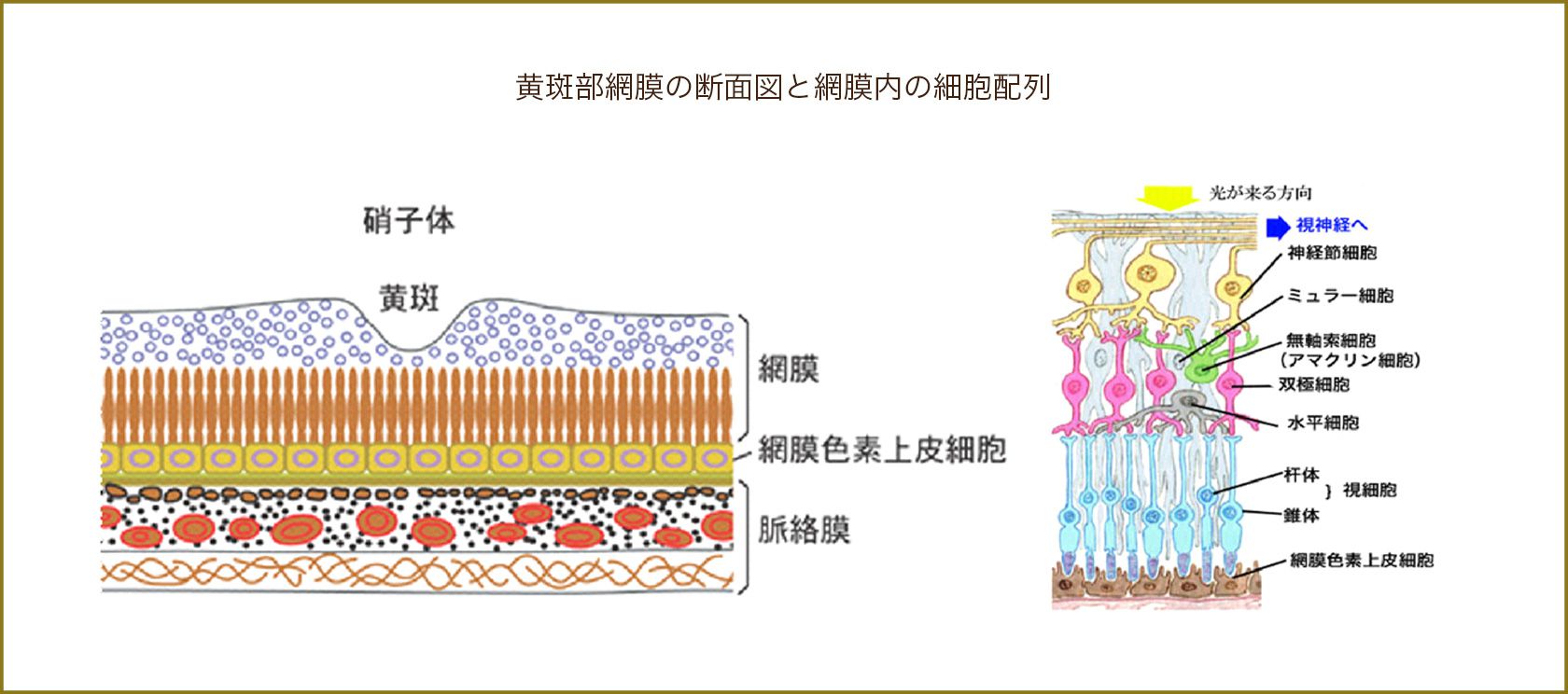
前述のとおり、年齢を重ねると、眼の中の網膜と脈絡膜の境目に加齢による変化が現れますこの変化が進むと、網膜色素上皮細胞の働きが落ちてきて、やがて細胞が脱落します。視細胞(光を感じる神経の細胞)が元気に活動するには網膜色素上皮細胞の助けが必要です。網膜色素上皮細胞の働きが低下すると、視細胞にもその影響がでます。視細胞の機能低下は視機能低下を招きます。
現在の滲出型加齢黄斑変性に対する標準的治療は、眼内に薬剤を投与(注射)し、脈絡膜新生血管の活動性を低下させる治療法です。これにより網膜色素上皮細胞や視細胞の障害を食い止め、視機能の維持・改善を図ります。ですから、網膜色素上皮細胞や視細胞が働きを失い、視力低下が著しい患者さんの見え方を改善することはできません。これが現在の治療法の限界です。
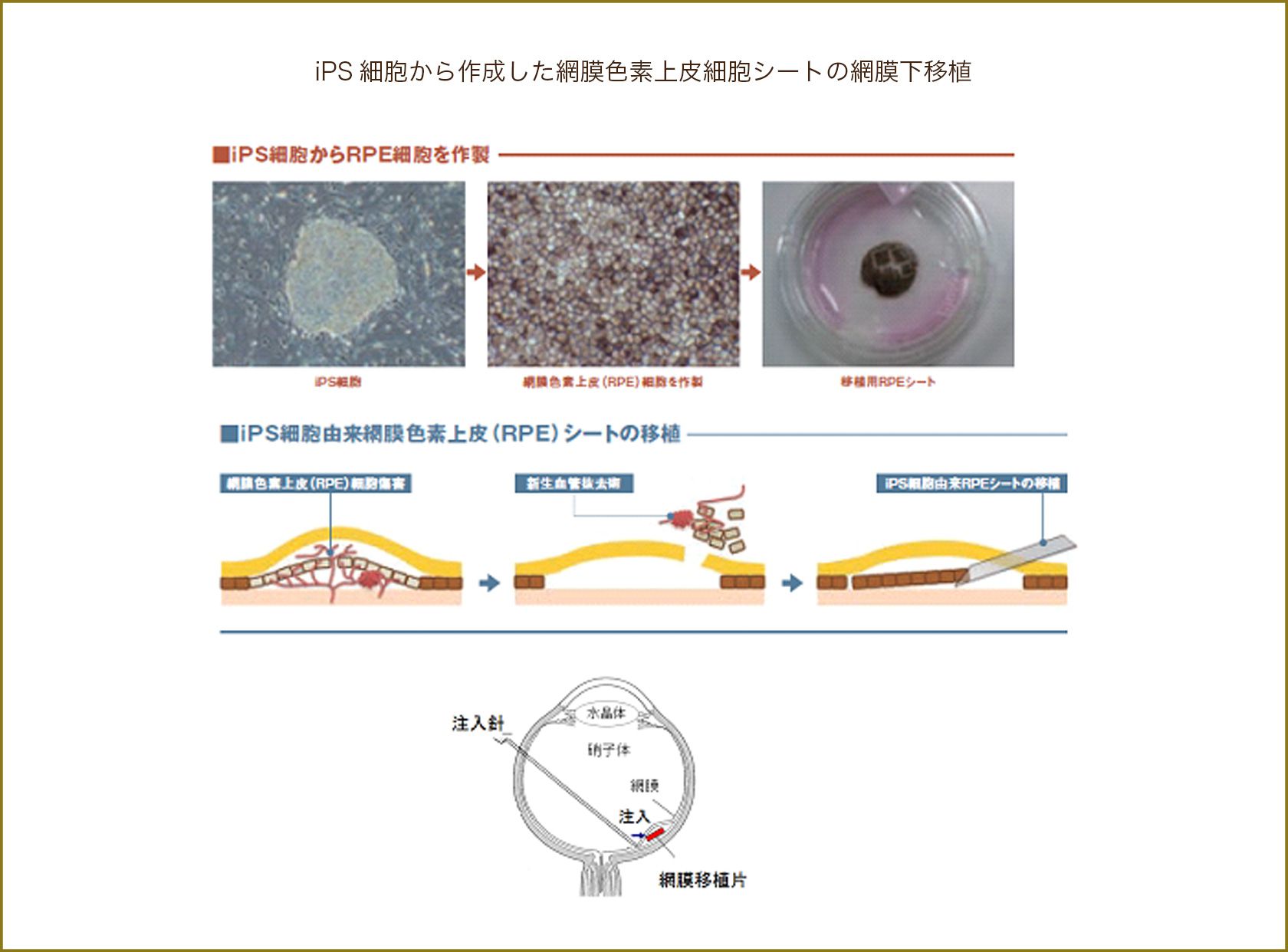
そこで加齢黄斑変性治療へのiPS細胞の応用が期待されています。iPS細胞から網膜色素上皮細胞や視細胞を作り、細胞が脱落した部位に植え付け、視機能の再生を目指します。2014年、理化学研究所の高橋政代先生を中心としたプロジェクトチームが、滲出型加齢黄斑変性の患者さんの皮膚からiPS細胞を作り、これを網膜色素上皮細胞に分化させ、シート状に網膜色素上皮細胞を増やし、黄斑部に移植しました。1年後の網膜色素上皮細胞の生着は良好で、癌化の兆候も認められないと報告され、新たな治療法として期待が高まっています。




 理事長・院長
理事長・院長